Kein Thema der letzten Jahrzehnte hat die Weltbevölkerung wohl so bewegt und verunsichert wie die aktuelle Corona-Krise. Fängt man an zu recherchieren, stellt man schnell fest, dass auch das vorhandene Zahlenmaterial einigen Spielraum zur Interpretation lässt. Kann man unter solchen Voraussetzungen überhaupt richtige, verlässliche Entscheidungen treffen?
Der Corona-Virus hat die Welt im Griff: Jedes Medium – egal ob überregionale Zeitung, öffentlich-rechtliche Sendeanstalt oder private Blogseite – widmet dem Virus die Titelseite oder die erste Meldung. Der Medienkonsument wird von Meinungen tatsächlicher, erkorener oder selbsternannter Experten (leider sind diese Kategorien für den Außenstehenden schwer zu unterscheiden) torpediert, Verschwörungstheoretiker versuchen, ihre Agenda durchzusetzen.
Mögliche Einschätzungen der Situation reichen deshalb gefühlt von „unnötige Panikmache“ bis zu „Die Maßnahmen sind viel zu halbherzig.“
Zahlen liefernde Webseiten werden je nach Perspektive unterschiedlich interpretiert, wissenschaftliche Artikel mit angenommenen, aber überhaupt nicht nachgewiesenen Parametern zur Befeuerung der Diskussion platziert – jeder Versuch, sich neutral zu informieren, endete bisher fast zwangsläufig in einem Nervenzusammenbruch.
Seit gestern in Nürnberg 6 neue männliche Fälle in meiner Altersgruppe (30.3.2020)
Wir von Bissantz & Company haben frühzeitig damit begonnen, Daten und Informationen zur Corona-Krise systematisch zu sammeln, aufzubereiten und angemessen zu präsentieren – dabei geht es nicht nur um die verfügbaren Daten der Corona-Erkrankungen, sondern auch um die enormen Auswirkungen auf Wirtschaft und das Zusammenleben.
Ich kann Ihnen deshalb nur wärmstens empfehlen, unsere Analysen und Darstellungen, die Sie unter
finden, als ständig aktualisierte Informationsquelle zu nutzen. Dort gibt es auch bereits jetzt weitere Links zum Corona-Monitor oder zum Logbuch (Tagebuch einer Krise – Daten, Quellen, Reports). Weitere hilfreiche Informationen werden garantiert folgen, also besuchen Sie unsere Webseite regelmäßig.
Besonders interessant bei den Daten zur Corona-Krise ist die Interaktive Analyse im Web, bei der Sie die von uns aufbereiteten Zahlen interaktiv aus verschiedenen Blickwinkeln in diversen Berichten bis ins Detail verfolgen oder zerlegen können. Zum Beispiel erhalten Sie dort einen Überblick über aktuelle Verdoppelungsintervalle.
Möchten Sie ohne großes eigenes Zutun täglich informiert werden, installieren Sie sich doch bitte das Bissantz DashBoard (bisher bekannt unter dem Namen DeltaApp), das jetzt neben der iPhone-Version auch als Android-Variante vorliegt und bei Google Play heruntergeladen werden kann. Daten vom WHO u. a. sind für den weltweiten Ländervergleich aufbereitet, aber auch die Deutschland-Daten des Robert-Koch-Instituts werden von uns täglich aktualisiert und automatisch eingespielt.
Es kann passieren, dass sich das Format der Datenquellen von Zeit zu Zeit ändert, aber wir adaptieren dann die Verarbeitung: Im deutschen DashBoard liegen nun sogar die Kreise und die Fälle nach Altersklassen und Geschlecht vor, wie der oben abgebildete Screenshot des Bissantz DashBoards beweist.
Deutschland-Daten des RKI werden auf dem offiziellen Dienstweg übermittelt und hinken den Daten z. B. der Johns-Hopkins-University hinterher, die sich auch der Veröffentlichungen der zuliefernden
Quellen bedient.
In diesem Blogbeitrag werde ich mich aber eher dem methodischen Teil der Datenerhebung widmen.
Obwohl ich mich schon etliche Jahre (Jahrzehnte?) mit Statistik und Modellbildung beschäftige, maße ich mir hier nicht an, die absolute Wahrheit zu verkünden. Ich versuche eher darzulegen, warum es schwierig ist, diese zu finden oder sich zumindest ihr zu nähern.
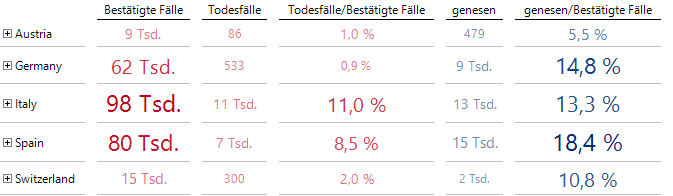
„Sterberaten“ bei den bestätigten Fällen (abgerufen für den 29.3.2020)
Klinke ich mich an unsere Datenbank der Coronafälle an und schaue einmal auf ausgewählte Länder, so fallen mir die recht unterschiedlichen „Sterberaten“ der Länder auf.
Vor längerer Zeit habe ich einmal einen Kurs „Design, Analyse und Interpretation klinischer Studien“ an der Medizinischen Universität Wien absolviert und damals wurden Fallstudien präsentiert, die auf den ersten Blick plausibel und korrekt aussahen, aber erst bei genauerem Hinsehen subtile logische Fehler zeigten, die die vermeintlich gesicherten Aussagen der Untersuchungen unbrauchbar machten.
In obigem Bild sind die Zahlen zur Mortalität so unterschiedlich, dass eher der Vergleich mit dem Wink mit dem Zaunpfahl in den Sinn kommt.
In einer perfekten Welt wäre bekannt, wie viele Menschen bereits infiziert sind, wie schnell sich der Virus im Zeitverlauf ausbreitet, wie gefährlich der Virus werden kann, welche Risikogruppen existieren oder wie groß das zusätzliche Risiko eines tödlichen Krankheitsverlaufes innerhalb eines gegebenen Zeitraums für eine Person mit bereits vorhandenen Vorerkrankungen ist.
Bei den obigen Daten könnte die naive Interpretation der Zahlen zur Aussage verleiten, dass in Italien 11 % der Infizierten sterben, aber in Deutschland nur 0,9 %. Hier gibt es bereits mehrere mögliche Fallen, die zur Kenntnis genommen werden müssen:
- Bei den bestätigten Fällen handelt es sich nicht um eine repräsentative Auswahl der Infizierten.
- Es gibt einen Lag zwischen Diagnose und Tod, d. h., dass die Neuzugänge der bestätigten Fälle normalerweise nicht sofort zu den Todesfällen beitragen.
Für den ersten Punkt ist es nützlich, sich in Erinnerung zu rufen, dass die Art der Vorgehensweise hauptsächlich dazu dienen soll, potenziell Infizierte zu entdecken und nicht den momentanen
Anteil der Infizierten an der Bevölkerung. Die Kriterien sind beim RKI in einem Flussschema (PDF) nachlesbar.
Damit getestet wird, muss neben akuten Beschwerden jeglicher Schwere vor allem ein Aufenthalt in Risikogebieten oder Kontakt zu bestätigten COVID-19-Fällen vorliegen. Grob gesagt gibt es somit Indizien – tatsächliche Symptome und Nähe zur Gefahr -, die auf eine mögliche Infektion hinweisen und eine Menge von Kandidaten ließe sich nach der Stärke des Verdachts absteigend sortieren.
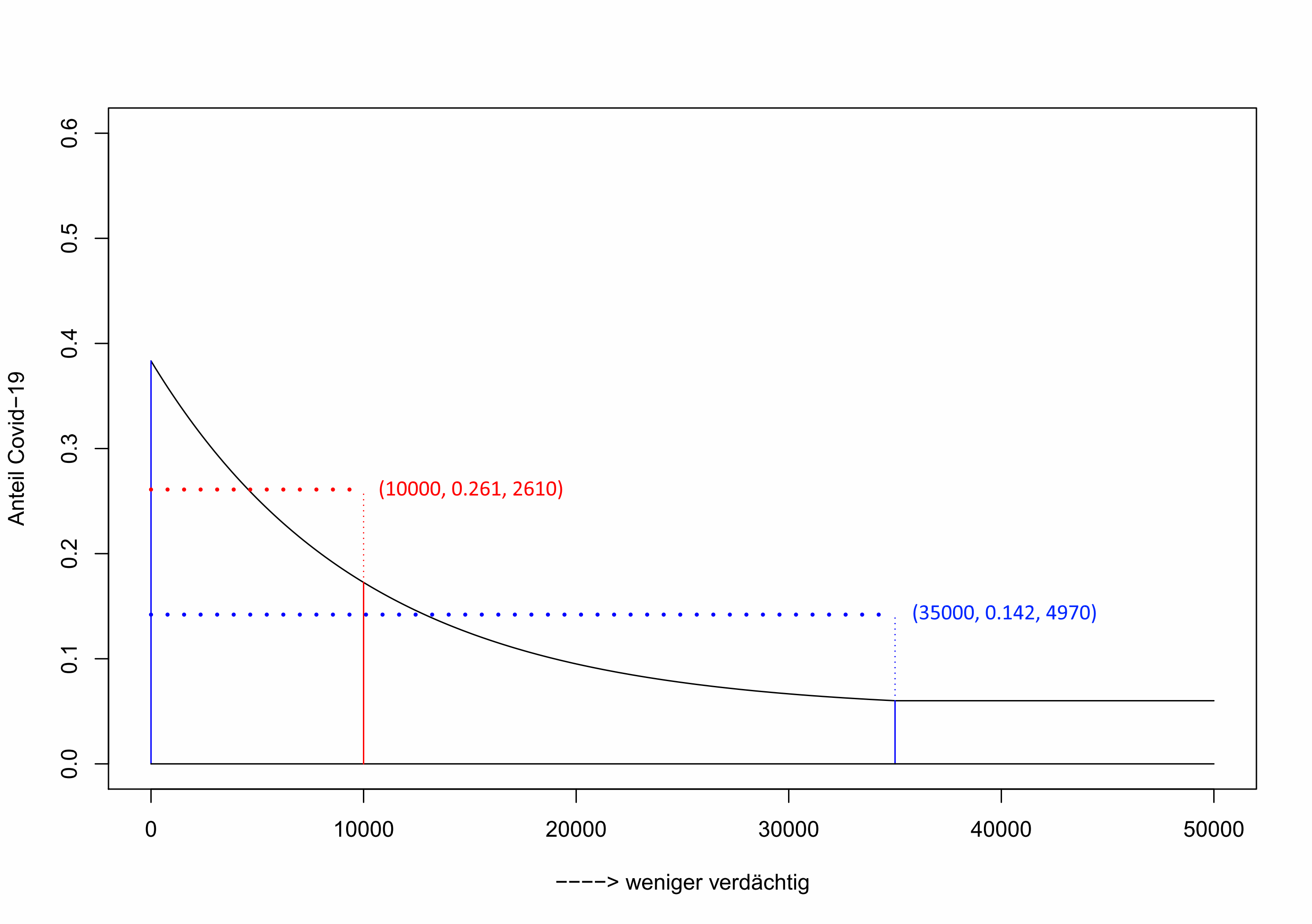
Wer und wie viele Personen werden getestet?
Nehmen wir nun zunächst an, dass bei diesen fiktiven Zahlen eine Testkapazität von 50.000 Tests besteht. Das Kriterium zur Aufnahme sei bei 35.000 Personen erfüllt.
In diesem fiktiven Beispiel haben die Personen mit den am stärksten ausgeprägten Verdachtsmomenten eine tatsächliche Wahrscheinlichkeit von knapp unter 40 %, tatsächlich an COVID-19 zu leiden, bei denen mit den schwächsten Indizien sei der Anteil der Infizierten immerhin noch 5 %.
Mit diesen Annahmen werden 35.000 Tests durchgeführt und der Anteil der Infizierten beträgt über alle Testfälle hinweg ca. 14,2 %, das sind etwa 4.970 Infizierte (blaue Variante).
Nehmen wir nun einmal an, dass die Testkapazität nur 10.000 beträgt. Die Wahl fällt auf die 10.000 Kandidaten mit den ausgeprägtesten Symptomen/Indizien. Nun wird ein höherer Anteil an Infizierten und eine geringere absolute Anzahl gemessen: Es werden 2.610 Infizierte erkannt, die demnach 26,1 % der Getesteten ausmachen (rote Variante).
D. h. die Ausweitung der Testaktivitäten zu einem festen Zeitpunkt führt zu einer größeren Anzahl von erkannten Fällen und zu einer geringeren Quote. Der Zuwachs der erkannten Fälle wird bei einer vernünftigen Gestaltung des Tests unterproportional viele weitere entdeckte Infektionen erzeugen. In obigem Beispiel hat die 3,5-fache Testmenge nur zu einer knappen Verdopplung der erkannten Fälle geführt.
Wird nun aber die Sterblichkeit nur auf den getesteten Fällen gemessen, sollte diese bei der kleineren Teststichprobe höher ausfallen, da ein Zusammenhang zwischen Schwere der Symptome und Krankheitsverlauf anzunehmen ist.
Falls also Italien eher Patienten testet, die bereits im Krankenhaus liegen, also schwerere Symptome aufweisen, lässt sich allein durch die Bildung der Teststichprobe die beobachtete höhere Sterblichkeit zumindest qualitativ erklären.
Das Robert-Koch-Institut hält auch eine Falldefinition parat, wann denn ein Fall überhaupt als bestätigter COVID-19-Fall zählt. Die Gruppe D ist hier interessant, da sie offenbar labordiagnostisch nachgewiesene Infektionen auch ohne Symptome enthält.
Wie sieht es in Deutschland aus? Das Robert-Koch-Institut gibt tägliche Situationsberichte heraus, der gerade hier mir vorliegende vom 29.3.2020 hinkt den Zahlen der obigen Tabelle etwas hinterher:
Die aktuelle Anzahl der bereits durchgeführten Tests ist allerdings hier nicht enthalten. Es gab laut Bericht bisher 52.547 bestätigte COVID-19-Fälle, von denen 389 Fälle bereits verstorben sind.
Interessant ist die hohe Anzahl von 21.689 entdeckten Infizierten, bei denen der Erkrankungsbeginn nicht bekannt oder die nicht symptomatisch erkrankt sind (in beiden Fällen wurde dann das Meldedatum eingetragen). Die letztere Gruppe ohne Symptome könnte dann unfreiwillig zur Verbreitung beitragen.
In anderen Ländern wird die Zuordnung als Fall wohl auch anders gehandhabt. In China werden meines Wissens aktuell Infizierte gezählt. In Südkorea wird laut dem Arzt in diesem Video (bei ca. 6:30) der Anteil der asymptomatischen Fälle auf 20 % geschätzt wird, d. h., hier werden wohl auch eher Infizierte und nicht Erkrankte gezählt.
Eine weitere Grafik „Demografische Verteilung“ aus diesem Situationsbericht zeigt, welche Altersgruppen überproportional in der Teststichprobe auftreten: Relativ gesehen sind es hier die Männer aus der Altersgruppe 35-59. Auf 100.000 von Männern dieser Altersgruppe kommen ca. 90 COVID-19-Fälle.
Schauen wir aber zunächst auf ein Land, bei welchem über die Testzahlen besser Buch geführt wird: Österreich.
Das Sozialministerium veröffentlicht fortlaufend die Anzahl der Testungen (sowie Hospitalisierungen und Intensivstationaufenthalte), und die Testanzahlen wurden von DerStandard unter Aktuelle Zahlen zum Coronavirus festgehalten.
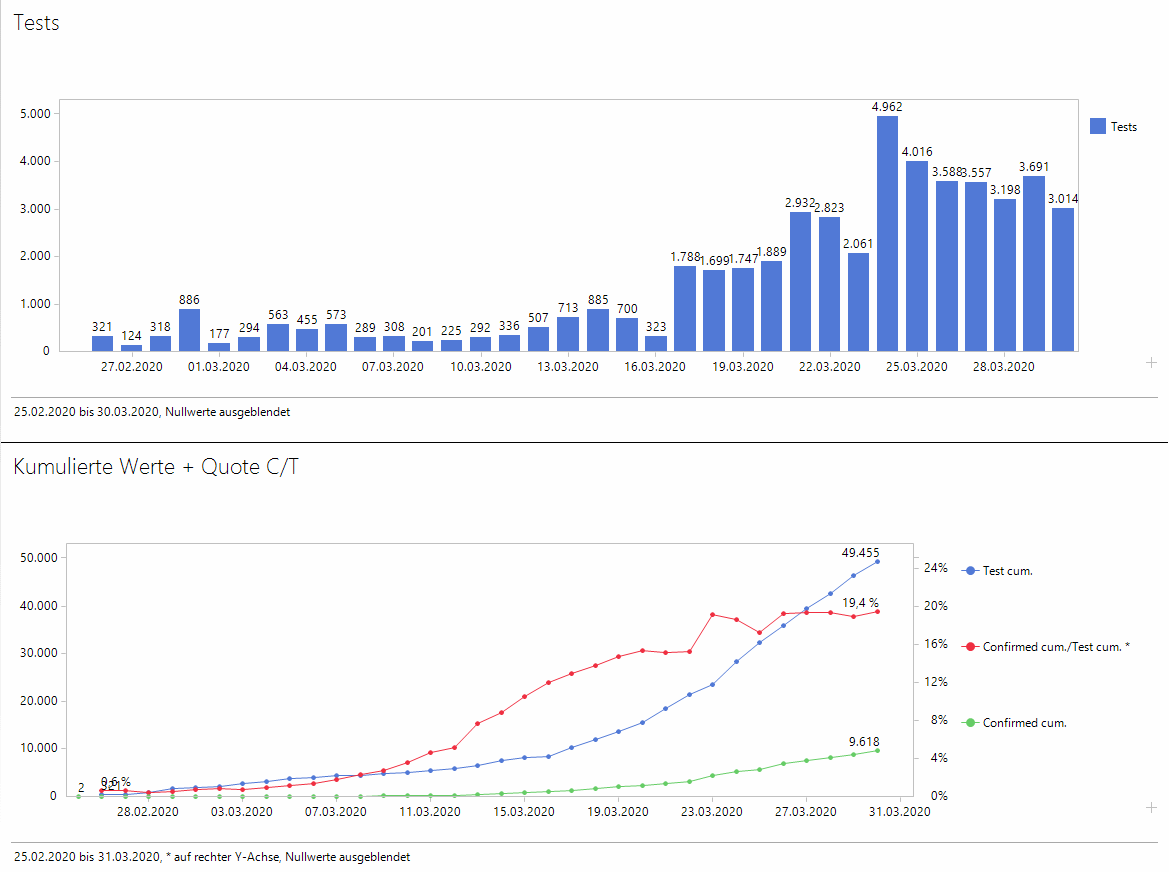
Ich habe nun die Zahlen aus der interaktiven Grafik „Tägliche COVID-19-Testungen in Österreich“ übernommen und den identifizierten COVID-19-Fällen gegenübergestellt. Im oberen Teil der Grafik sieht man die Testungen, wobei zu berücksichtigen ist, dass sich die Meldung eines Tages um 8:00 morgens hauptsächlich auf die durchgeführten Tests des Vortages bezieht:
COVID-19-Test in Österreich
Bei der Zuordnung der bestätigten Fälle bleibt es schwierig: Vom Test bis zur offiziellen Meldung (zumindest bis der Patient informiert wird) können ein paar Tage vergehen (in Wien angeblich bis zu 3 Tage). Das heißt, die genaue zeitliche Zuordnung ist hier nicht möglich. Hilfreich wäre es, gemeldete Fälle auch am Testdatum verankern zu können. Aber auch bei den Confirmed Cases kann es Verzögerungen in der Übermittlung geben.
Im unteren Teil der obigen Grafik sind jeweils die kumulierten Werte der Tests und der bestätigten Fälle aufgetragen, sowie die Quote Confirmed/Test, ebenfalls auf allen Fällen berechnet. Einzelne Sprünge der Gesamtquote sind schwer zu erklären. Am 23.3. hat der Gesamtanteil der Infizierten einen Sprung nach oben gemacht. Dieses könnte dadurch erklärt werden, dass die Testzahl an diesem Tage stark erhöht war, aber der Sprung der Testfälle erst am 24.3. in die Datenbank eingetragen wird.
Die Daten der bestätigten Fälle werden von der Johns-Hopkins-University aufbereitet und sind möglicherweise schneller verfügbar als die Anzahlen der Testfälle, die über den gesicherten Dienstweg übermittelt werden. Sicher ist nur, dass der Anteil der Infizierten im Zeitverlauf steigt und zum Schluss für den Gesamtwert knapp unter 20 % liegt, die letzte Woche trägt übrigens mit einem Wert etwas über 20 % zum Gesamtwert bei. Wie oben aufgeführt, würde eine einfache Erweiterung der Testmenge zum gleichen Zeitpunkt eher zu einer Senkung der Quote führen – ich interpretiere den Anstieg eher als Fakt, dass anfangs genug Reserven vorhanden waren, auch asymptomatische Fälle mit Kontakten zu Infizierten zu untersuchen, aber nun genügend Fälle mit Symptomen vorliegen.
Zur Erinnerung: Diese Erklärung kann wahr sein, muss es aber nicht, es ist nur eine mögliche Interpretation der Zahlen.
Zumindest sind die 20 % für Österreich eine sehr grobe Obergrenze für den Anteil der Infizierten in der Gesamtbevölkerung: Wenn man sich schon auf Verdachtsfälle konzentriert und hier nur jeder 5-te infiziert ist, sollte der akute Anteil in der Gesamtbevölkerung deutlich geringer sein – die Forderung nach repräsentativen Stichproben zur Schätzung dieses Anteils kommt also nicht von ungefähr.
Widmen wir uns nun der Gefahr, die für die Bevölkerung besteht, z. B. der Sterblichkeitsrate einer infizierten Person. Wir hatten schon festgestellt, dass das Ausmaß des Testens die Basis verändert – je mehr getestet wird, desto mehr unauffällige Infizierte werden ermittelt, desto geringer wird die Sterblichkeit ausfallen.
Wie ist es mit dem zeitlichen Lag? Sollte man als Basis zur Berechnung der Sterblichkeit nicht lieber die Infizierten vor einem gewissen Zeitraum nehmen? Von Beginn der Symptome bis zum Tod dauert es mitunter Wochen. Während die Quote mit aktuellen Werten (Stand 30.3.2020) für Deutschland mit 645/66885 etwas unter 1 Prozent beträgt, ist das Verhältnis zu den Infizierten vor 14 Tagen mit 645/7272, also knapp unter 9 Prozent angesiedelt – bei dieser Zahl würden die Alarmglocken klingeln! Die tatsächliche Sterblichkeit sollte trotzdem geringer sein, da höchstwahrscheinlich eine gewisse Anzahl Infizierte symptomlos durch die Gegend marschiert.
In Deutschland muss die Anzahl der Genesenen nicht gemeldet werden, nichtsdestotrotz wird sie vom RKI geschätzt. Mit Stand 30.3.2020 beträgt diese Anzahl der Genesenen 13500. Bei den Personen, bei denen der Ausgang der Infektion bekannt ist, beträgt somit der Anteil der Verstorbenen geschätzte 645/(645+13500) = 4,6 %. Zum Vergleich, die saisonale Grippe wird mit einer Sterblichkeitsrate von 0,2 % angesetzt. Aber wie auch schon oben angemerkt: Wir reden hier nicht von der Sterblichkeit eines Infizierten, sondern von der Sterblichkeit eines Infizierten innerhalb einer exponierten Teilmenge (höchstwahrscheinlich mehr symptomatische Fälle als in einer gleich großen repräsentativen Stichprobe aus der Gesamtbevölkerung).
Wie gesehen schwankt die ermittelte Sterblichkeit je nach Ansatz, aber unberücksichtigt blieb bisher, dass der Wert nicht für jeden Menschen gleich ist: Es herrscht Konsens darüber, dass ein anfälliges Immunsystem die Sterblichkeit erhöht und allgemein gesehen wird mit zunehmendem Alter das Immunsystem schwächer.
Kann man nun also die ermittelten Sterberaten (die ja bereits je nach Ansatz stark schwanken) auf die Gesamtbevölkerung anwenden?
Bleiben wir dazu noch kurz in Österreich; hier liegen – ebenfalls unter Aktuelle Zahlen zum Coronavirus abrufbar – mit Verweis auf das Gesundheitsministerium die Altersverteilungen der erfassten Infektionen vor. Diese Verteilungen lassen sich mit der allgemeinen Bevölkerungsstruktur vergleichen, die von Statistik Austria als Daten zu „Bevölkerung zu Jahresbeginn 2002-2019 nach fünfjährigen Altersgruppen und Geschlecht“ angeboten werden.
Ich habe diese Klassen (Stand 2019) entsprechend der gröberen, im DerStandard gegebenen Aufteilung zusammengefasst (Stand 31.3.2020) und im Vergleich ergeben sich folgende Anteile:
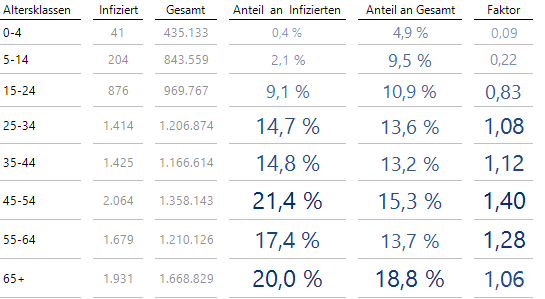
Altersverteilung erfasste Infizierte vs. Gesamtbevölkerung
Der Faktor zeigt an, wie viel höher der Anteil dieser Altersgruppe bei den Infizierten ist, als es der Anteil der Gesamtbevölkerung vermuten ließe.
Die Altersgruppen 45-54 und auch 55-64 sind stark überpräsentiert, die noch Älteren und auch Jüngere bis hinunter zu 25 Jahren immer noch leicht mehr. Auffallend ist aber der sehr geringe Anteil an Kindern und vor allem Kleinkindern.
Da die Sterblichkeit stark vom Alter abhängt (und natürlich auch von der Zugehörigkeit zu bestimmten Risikogruppen) und die Altersverteilung wiederum von der Art der Testfallerhebung, muss man also bei der Übertragung von Ergebnissen auf die Gesamtbevölkerung aufpassen und adjustieren. Gleiches gilt auch für die Übertragung der Ergebnisse anderer Länder.
Entscheidend für die tatsächliche Sterblichkeitsraten werden also vor allem die Altersstruktur und die medizinischen Standards eines Landes sein.
Beispielsweise beträgt der aktuell (30.3.2020) von der RKI übermittelte Altersmedian der deutschen Infizierten 48 Jahre, in Österreich wird es ähnlich sein – der geschätzte Wert aus der Tabelle liegt bei ca. 50 Jahren, während ein aus Italien übermittelter Wert vor ein paar Wochen laut Welt 63 Jahre betrug. Das heißt, die COVID-Fälle aus Italien sind deutlich älter.
Wenn also solche Zahlen ausdrücken sollen, wie gefährdet einzelne Altersklassen bei Infektion sind, braucht man Sterblichkeitsraten für Infizierte, die aber auch aus einer repräsentativen Stichprobe erhoben werden müssen.
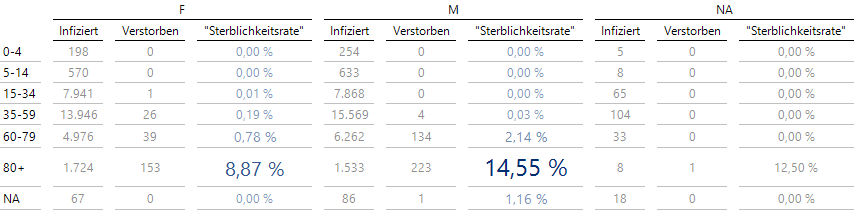
Für die Gruppe der Getesteten gibt es Zahlen aus Deutschland wiederum vom RKI (übermittelt am 31.3.2020, auch in unserem Bissantz DashBoard verfügbar!):
„Sterblichkeitsraten“
Klar ersichtlich ist, wer hauptsächlich gefährdet ist: Es sind die Älteren, vor allem über 80 Jahre und vor allem männlich.
Beim DerStandard werden für die Gruppe „80+“ die Raten aus China (14.8 %), Südkorea (10.46 %) und Italien (ca. 23-24 %) genannt.
Zu bedenken gibt die Tatsache, dass hier für Deutschland als Nenner die Anzahl der aktuell Infizierten genommen wurde (also inklusive der frisch erfassten Fälle!). Die Raten sollte also tendenziell höher sein. Einen gegenläufigen Effekt gibt es wohl durch die unterdurchschnittliche Anwesenheit von asymptomatischen Fällen, die harmlos verlaufen. Wie der Saldo aussehen wird, ist schwer einzuschätzen.
Weiterhin können sich bei steigenden Gesamtanzahlen auch die Raten erhöhen, wenn die Kapazitäten für eine optimale Versorgung nicht mehr ausreichen. Diese sind auch von Land zu Land verschieden.
Eine wichtige, bisher hier noch nicht beantwortete Frage lautet, wer überhaupt als COVID-19-Toter zählt. Laut Lothar Wieler vom RKI (zitiert beim BR) gilt:
- Dazu gehören erstens Menschen, die direkt an der Erkrankung gestorben sind („gestorben an“).
- und zweitens Patienten mit Grundkrankheiten, die mit COVID-19 infiziert waren und bei denen sich nicht klar nachweisen lässt, was letzten Endes die Todesursache war („gestorben mit“).
- Außerdem können, der Sprecherin zufolge, Verstorbene, die zu Lebzeiten nicht auf COVID-19 getestet worden waren, aber in Verdacht stehen, an COVID-19 gestorben zu sein, post mortem – also nach ihrem Tod – auf das Virus untersucht werden.
Bei einer solchen Zählweise werden natürlich viele Fälle, bei denen Corona im Spiel ist, im Zweifel der COVID-19-Krankheit zugeordnet. Das ist wirklich ein kritischer Faktor bei der Beurteilung der Gefährlichkeit von COVID-19. Wichtig wäre die Ermittlung der zusätzlichen Sterblichkeit, der Exzessmortalität, um beurteilen zu können, ob nicht auch schon jede x-beliebige weitere Krankheit zum Tod geführt hätte. Beispielsweise stammen ca. 64 % (2017) der an einer Lungenentzündung verstorbenen Männer aus der Altersklasse 80+, das ist nicht so weit weg von den ca. 58 % mit Corona.
Leider lässt sich eine solche akute Übersterblichkeit gar nicht so einfach feststellen. Diese Tatsache hat mich erstaunt und verwundert, als ich tagelang in Italien (also virtuell!) auf der Suche nach erhöhten Anzahlen von Todesfällen war und hier kein Zahlenmaterial finden konnte. Dann musste ich erkennen, dass solche Zahlen auch für Deutschland kaum/nicht ermittelbar sind.
Das RKI plant, ein Surveillancesystem einzuführen (nachzulesen in einem Pandemieplan (PDF)):
Zitat: „In Analogie dazu sollte es prinzipiell auch möglich sein, die SARS-CoV-2-assoziierte Übersterblichkeit zu überwachen und in angepassten Modellberechnungen zu schätzen. Das Masernschutzgesetz, bietet die Möglichkeit, eine bundesweite zeitnahe Mortalitätssurveillance zu etablieren, da § 13 des Infektionsschutzgesetzes erweitert wurde. Allerdings soll diese Regelung erst am 01.11.2021 in Kraft treten.“
Bisher muss ein Todesfall innerhalb eines Tages dem Standesamt gemeldet werden, im November 2021 sollen dann die Zahlen innerhalb von 3 Werktagen an die zuständige Landesbehörde übermittelt werden, die wiederum 1 Tag Zeit hat, diese an das RKI weiterzugeben. Dabei geht es um reine Zahlen über Ort, Alter und Geschlecht, aber nicht um Todesursachen. Es sollte dann möglich sein zu erkennen, ob irgendwo auffällige zeitliche oder räumliche Häufungen von Todesfällen vorkommen.
Auch das Monitoringsystem Euro-Momo, welches gerne zitiert wird, kann diese Zahlen nur zeitverzögert liefern, bzw. schätzen, und darüber hinaus sind in Deutschland nur Hessen und Berlin angeschlossen, d. h. lokale Häufungen wie in Heinsberg (NRW) werden hier womöglich gar nicht hochgerechnet.
Für Italien habe ich nur indirekte Hinweise gefunden, wie etwa Meldungen, dass statt zwei bis drei nun 10 Seiten mit Todesanzeigen vorliegen (zitiert in der Frankfurter Rundschau). Also zumindest regional übertrifft die Anzahl der Verstorbenen das übliche Maß um das Dreifache.
Zur Ermittlung der Gefährlichkeit des Virus ist nicht nur die individuelle Sterblichkeit wichtig.
Entscheidend ist auch die epidemiologische Betrachtung: Wie pflanzt sich die Epidemie fort? Wie viele Personen sind bereits infiziert? Wie hoch ist die Ansteckungsrate?
Aber die Annahmen und mögliche Fallstricke würden noch mindestens einen Blogbeitrag gleicher Länge füllen!